وقتی شرایطی مانند انسداد یا باریک شدن عروقی که خون و مواد مغذی را به پاها تأمین میکنند، رخ میدهد، جریان خون به پاها کاهش مییابد. ممکن است در این شرایط دردی در پاها احساس کنید که به حدی شدید است که شبها شما را از خواب بیدار کند. همچنین، ممکن است زخمها یا قسمتهای سیاه رنگ روی انگشتان پاها یا پاهای خود مشاهده کنید. در صورتی که بیماری عروقی شدید شما درمان نشود، درد به شدت افزایش خواهد یافت. عدم عرضه کافی اکسیژن و مواد مغذی به بافت پا باعث مرگ آنها میشود و به عفونت و قرمزی منجر میگردد. در بعضی موارد، قرمزی میتواند بسیار خطرناک باشد زیرا عفونت میتواند در سراسر بدن گسترش یابد و زندگی فرد را تهدید کند.
قطع عضو همیشه آخرین راه حل است و تنها در صورتی توصیه میشود که جراح شما تشخیص بدهد که به هیچ وجه امکان بهبود گردش خون در پاهای شما وجود ندارد.
سطح مناسب قطع عضو به عوامل مختلفی بستگی دارد از جمله دلیل لزوم قطع عضو، سلامت عمومی فرد، امکان بهبودی و توانبخشی (توانبخشی) او و احتمال بهبودی زخم.
برای کسب اطلاعات بیشتر درباره قطع پا و یا رزرو نوبت در کلینیک ظفر میتوانید با شماره تلفن های 02188951703 تماس حاصل فرمایید.
دلایل قطع عضو در قسمتهای مختلف پا
محل قطع عضو بستگی به میزان ضعف خونرسانی به پای شما دارد. در صورت امکان، قطع عضو زانو انجام میشود، زیرا در این صورت راه رفتن با اندام مصنوعی بعد از عمل آسانتر است. با این حال، بسیاری از افراد پس از قطع عضو بالای زانو نیز به خوبی عمل میکنند. محل اصلی قطع عضو دقیقاً زیر زانو، زانو، و بالای زانو است. در اینجا دلایلی وجود دارد که ممکن است شما به قطع عضو نیاز داشته باشید:
قطع عضو در صورت اختلالات گردش خون
بیماری انسداد شریانی به عنوان شایعترین عامل قطع پا شناخته میشود. علاوه بر بیماریهای متابولیکی مانند دیابت، “پای سیگاری” نیز به عنوان یک بیماری انسداد شریانی شناخته شده و رایج است. زمانی که جریان خون مختل شود، اندازه کافی اکسیژن به ساق پا نمیرسد. به عنوان فرد مبتلا به این بیماری، اغلب در زمان راه رفتن، درد احساس میکنید. پا نسبت به سایر قسمتهای بدن سردتر است و گاهی رنگ آن مایل به قرمز است. قطع عضو اندام تحتانی تنها در صورتی انجام میشود که با سایر روشهای جراحی عروقی، گردش خون قابل ترمیم نباشد. هدف از قطع عضو جزئی، حفظ بخش باقیمانده از پا است.
قطع عضو در صورت سندرم پای دیابتی
سندرم پای دیابتی یکی از شایعترین دلایل قطع پا است. اگرچه بیشتر افراد در سنین بالا هستند و تعداد مبتلایان به دیابت در حال افزایش است، اما تعداد قطع عضو به لطف مراقبت بهتر و امکانات جدید برای افراد آسیبدیده، تغییر پسیار کمی داشته است.
دیابت عموماً باعث ایجاد چندین اختلال میشود که متقابلا یکدیگر را تشدید میکنند.
- کاهش عرق باعث میشود پاها خشک شود و ترک بخورد.
- رسوبات قندی موجود در اعصاب باعث میشود افراد مبتلا احساس خود را از دست بدهند و متوجه ترک و زخم پای خود نشوند.
- دیابت به شدت روند بهبودی زخم را تحت تاثیر قرار میدهد.
- هنگامی که زخمها در معرض استرس قرار میگیرند، بزرگتر میشوند. در این صورت بافت ملتهب شده و از بین میرود.
همچنین این خطر وجود دارد که پا سریعتر ملتهب شود زیرا جریان خون در دیابت مختل میشود و سلولها از بین میروند.
قطع عضو پس از تصادف
میزان قطع عضو پس از تصادفات، برای مثال کار و حوادث رانندگی، به طور قابل توجهی کاهش یافته است. دلایل زیادی برای این امر وجود دارد از جمله استانداردهای بهداشتی و ایمنی بالاتر. پیشرفت در زمینههای مراقبتهای ویژه و جراحی به این معنی که در بسیاری موارد اعصاب، عروق، استخوانها و بافت نرم اندامهای آسیبدیده ترمیم میشوند، بنابراین قطع عضو به عنوان آخرین راه حل در نظر گرفته میشود.
قطع عضو به علت تومور
قطع پا به علت سرطان نسبتاً نادر است. با این وجود، غالباً تومورهایی نزدیک به زانو یا ناحیه مفصل ران وجود دارد. حدود نیمی از قطع عضو در ناحیه لگن و پا به دلیل تومورها است. هدف قطع عضو در چنین مواردی نجات جان بیمار با جلوگیری از شیوع سلولهای سرطانی است که ممکن است در سایر قسمتهای بدن تأثیر بگذارد.
قطع عضو بعد از عفونت
قطع عضو به دلیل عفونت بسیار نادر است. استفاده از استانداردهای بالا برای ضدعفونی کردن در مراقبتهای پزشکی و واکسن کزاز، دلیل دیگری برای کاهش این موضوع میباشد. با این حال، شما باید حتی در مورد کوچکترین آسیب هم بسیار هوشیار باشید. علائم التهاب شامل قرمزی، تورم، تب و درد زخم است.
همچنین بررسی کنید که آیا واکسن کزاز شما هنوز موثر است یا خیر. پزشکان این واکسن را هر ده سال یا بعضی اوقات در صورت بروز زخم زودتر از ده سال توصیه میکنند. لطفا در هر صورت با پزشک خود تماس بگیرید.
قبل از عمل قطع عضو
معمولاً یک یا دو روز قبل از عمل بستری خواهید شد. شما توسط یکی از پرستاران پذیرفته خواهید شد. همچنین اطلاعات شخصی شما را در یادداشتهای پرستاری خود ذکر خواهد کرد.
تعدادی آزمایش باید انجام دهید تا اطمینان حاصل شود که شما برای این عمل مناسب هستید. این آزمایشها شامل موارد زیر است:
- اشعه ایکس شریانها (تصلب شرایین) برای تأیید محل انسداد در آن
- اشعه ایکس قفسه سینه
- آزمایش خون
- نوار قلب (ردیابی قلب)
- تست تنفس
لطفاً تمام داروهایی را که الان مصرف می کنید با خود همراه کنید.
به شما جراح مراجعه می کند که عمل شما را انجام دهد و همچنین پزشک معالجه شما را بیهوش کند. آنها تصمیم خواهند گرفت كه قطع عضو در كجا پا اتفاق می افتد. اگر در مورد عمل جراحی سؤالی دارید ، لطفاً از پزشکان سؤال کنید.
در حین عمل قطع عضو
این عمل جراحی تحت بیهوشی عمومی انجام میشود تا بیمار به طور کامل به خواب بروید. اما میتوان با وارد کردن لولهای از کمر بیمار، داروهای بیحسی را به او تزریق کرد تا قسمت تحتانی بدن او بیحس شود (نخاع یا اپیدورال) و در این حالت بیمار بیدار میماند. متخصص بیهوشی همچنین ممکن است از تزریق اپیدورال و همچنین بیهوشی عمومی برای تسکین درد بعد از عمل استفاده کند.
در حالی که بیمار در حالت خواب است، لولههایی برای تخلیه ادرار به مثانه وارد میشوند، همچنین لولههایی برای اندازهگیری فشار خون در رگ بازو یا گردن (یا هر دو) نیز قرار میگیرند و همچنین لولههایی برای تزریق مایعات به بدن متصل میشوند.
عضو باقیمانده بیمار اغلب با بخیهای زیر پوست بسته میشود که به طور خودبهخود جذب بدن میشود و گاهی یک لوله کوچک برای تخلیه مایعاتی که بعد از عمل ایجاد میشود، درون برش قرار داده میشود. ممکن است پس از عمل از یک پانسمان پلاستیکی شفاف برای بررسی عضو باقیمانده استفاده شود، اما گاهی اوقات از بانداژ یا گچ نیز استفاده میشود.
بعد از عمل
معمولاً پس از به هوش آمدن یا برطرف شدن بیحسی، به بخش بازگشت خواهید گشت. بعضی اوقات ممکن است متخصص بیهوشی تصمیم بگیرد شما را به بخش جراحی بعد از عمل (POSU) یا واحد HDU ارسال کند تا بتواند از نزدیک وضعیت شما را کنترل کند.
تا وقتی که نتوانید به اندازه کافی بنشینید و غذا بخورید، توسط سرم مایعات به شما تزریق میشود. پرستاران و پزشکان سعی میکنند با تزریق مسکن از طریق لولهای در کمر یا دستگاهی که با فشار دادن یک دکمه قادر به کنترل است، شما را از درد دور نگه دارند.
تجربه ی درد در قسمتی از پا که قطع شده است (درد فانتوم اندام) بسیار عادی است و میتوان با کمک دارو به تسکین آن کمک کرد و به سرعت آن را از بین برد. همچنین ممکن است شما نیاز به یک انتقال خون کوچک داشته باشید.
با بهبودی، لولههای مختلفی که به شما وص بود برداشته میشوند و به تدریج حرکت میکنید تا جایی که حالتان به اندازه کافی مناسب برای بازگشت به خانه باشد.
قبل و بعد از عمل باید به یک فیزیوتراپیست که به شما در تنفس (برای جلوگیری از ابتلا به عفونت قفسه سینه) و همچنین به تحرک شما کمک خواهد کرد، مراجعه کنید. در ابتدا تمریناتی در رختخواب به شما داده میشود و سپس شما را به انتقال از تخت به صندلی تشویق میکنند.
اگر زخم شما بهبود یابد، فیزیوتراپیست در صورت احساس امنیت برای پوشیدن یکی پای مصنوعی موقت، تمرکز بر روی یک اندام مصنوعی موقت را شروع خواهد کرد. اگر اینگونه نباشد، نحوه استفاده از صندلی چرخدار به شما آموزش داده میشود.
همچنین شما یک متخصص کاردرمانی که به توانبخشی شما کمک میکند را ملاقات خواهید کرد. حتی اگر قصد راه رفتن دارید، هنوز هم ممکن است به طور موقت یا برای مسیرهای طولانی به یک صندلی چرخدار احتیاج داشته باشید.
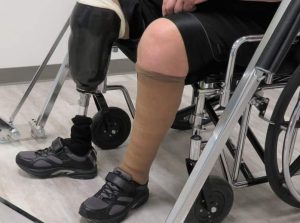
قرار ملاقاتی برای شما انجام میشود که یک پای مصنوعی بجای اندام قطع شده برای شما قرار دهند، به گونهای که وقتی لباس پوشیدهاید مانند پای سالمتان به نظر برسد.
از دست دادن یکی از اندامهای بدن میتواند بسیار ناراحتکننده باشد. اگر احساس میکنید به پشتیبانی بیشتر یا شخص دیگری برای گفتگو نیاز دارید، لطفا با پزشک خود صحبت کنید
رفتن به خانه پس از قطع عضو
برخی از تغییرات ممکن است قبل از مرخص شدن و رفتن به خانه ضروری باشد و در بعضی موارد ممکن است لازم باشد که شما به اقامتگاههای مختلف بروید. پس از ترک بیمارستان، باید به فیزیوتراپی ادامه دهید تا به شما در استقلال در حرکت با اندام مصنوعی یا ویلچر کمک کند.
اگر بخیههای شما نیاز به برداشتن دارد و این کار در بیمارستان انجام نشده است، به یک پرستار در نزدیکی محل زندگی خود مراجعه کنید تا بخیهها را بکشد و زخم شما را نیز بررسی کند.
این روزها مردم خیلی خوب با پای مصنوعی راه میروند و شما قادر خواهید بود دوباره راه بروید به شرط آنکه انگیزه و آمادگی لازم را برای این کار داشته باشید. متخصصان فیزیوتراپی، پرستاران و پزشکان در مرکز تناسب اندام در این راه به شما کمک میکنند.
رانندگی: رانندگی کردن با یک قطع عضو ممکن است یا با یک اتومبیل اتوماتیک، یا با برخی از اصلاحات ویژه امکانپذیر باشد. حمام کردن: پس از خشک شدن زخم ممکن است بتوانید حمام کنید یا دوش بگیرید، اما احتمالاً در ابتدا به کمک نیاز خواهید داشت. برای اینکه با خیال راحت حمام کنید، به یک دستگیره یا بالابر نیز نیاز دارید.
عوارض قطع پا
به دلیل ضعف جریان خون، بهبودی زخم ها گاهی اوقات ممکن است کند پیش برود و در بسیاری از مواقع لازم ایست که در صورت بهبود نیافتن زخم، قطع عضو دیگری بالاتر از قسمت قبل انجام شود.
- زخم ممکن است آلوده شود و در این صورت به درمان با آنتیبیوتیکها نیز نیاز خواهد بود.
- درد و تیر کشیدن زخم رایج است و ممکن است به مدت چند ماه ادامه داشته باشد.
- عفونت قفسه سینه میتواند به دنبال این نوع جراحی، به ویژه در افراد سیگاری، رخ دهد و ممکن است نیاز به درمان با آنتیبیوتیک و فیزیوتراپی وجود داشته باشد.
- مانند هر عمل دیگری، احتمال حمله قلبی یا سكته مغزی یا حتی مرگ وجود دارد.
برای کمک به خودم چه کاری میتوانم انجام دهم؟
اگر پیش از این سابقه سیگار کشیدن داشتهاید، باید تلاش جدی و قاطعی برای ترک سیگار انجام دهید زیرا سیگار میتواند منجر به اختلال در گردش خون در پاهای شما شود.
همچنین، حفظ وزن مناسب بسیار مهم است تا حرکت با صندلی چرخدار یا پروتز پا راحتتر باشد. برای این منظور، میوهها و سبزیجات تازه را به میزان مناسب مصرف کنید.
به نگهداری از پای خود توجه کنید. با استفاده از کفشهای مناسب، پاها را تمیز نگه دارید و از آسیب دیدن آنها جلوگیری کنید. در صورت لزوم، ارتوپدیست میتواند کفش ویژهای برای شما تهیه کند و متخصص پا میتواند ناخنهای شما را به صورت منظم بریده و مراقبت کند.
اگر دیابت دارید، باید کنترل فشار خون خود را رعایت کنید زیرا این امر بسیار حائز اهمیت است و برای بهبود کلی و حفظ سلامتی آیندهی شما اساسی است.