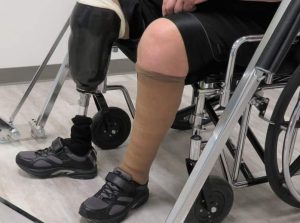
منظور از آمپوتاسیون، انجام عمل جراحی برای قطع یک بخش از پا یا بازو است. میتوان از این روش برای درمان آسیب دیدگیهای حاصل از بیماری عفونت استفاده کرد یا توسط آن به تخلیه تومور از استخوان و عضلات پرداخت. رایج ترین دلیل برای این کار گردش نامناسب خون است. این اختلال بین سنین ۵۰ تا ۷۵ سال رخ میدهد و معمولاً به علت دیابت یا آترواسکلروزیس به وجود میآید و منظور از زمان تشکیل پلاک در دیواره شریان است که گردش نامناسب خون باعث بروز عفونت و مرگ بافت خواهد شد. سایر دلایل نیاز به انجام این عمل جراحی عبارت است از سوختگی شدید، تصادف یا سرطان در یک اندام. آمپوتاسیون ( آمپوته ) را میتوان برای عفونت شدید که به آنتی بیوتیک و سایر روشهای درمانی دیگر جواب نمیدهد انجام داد. در برخی موارد انجام جراحی به علت کلفت شدن بافت عصب به وجود میآید. ممکن است دلایل دیگری برای قطع عضو وجود داشته باشد.
[sv slug=”alert”]
در اکثر موارد آمپوتاسیون یک روش پیش رونده است یعنی پزشک با خارج کردن کمترین مقدار از بافت یک ناحیه کارش را شروع میکند. در صورتی که زخم پس از عمل جراحی بهبود پیدا نکند و جریان خون رسانی به آن اندام به طور صحیح انجام نشود پزشک انجام یک عمل جراحی دیگر را به منظور برداشتن بافت بیشتر توصیه خواهد کرد.
برای کسب اطلاعات بیشتر و یا رزرو نوبت در کلینیک سلامت امید میتوانید با شماره تلفن 02188951703 تماس حاصل فرمایید.
[sv slug=”alert1″]
خطرات آمپوتاسیون چیست؟

افرادی که دچار دیابت، بیماری قلبی یا عفونت هستند در مقایسه با سایر افراد بیشتر در معرض خطر عوارض حاصل از قطع عضو قرار دارند. قطع عضو از بالای زانو خطرناک تر از قطع عضو از زیر زانو است. سایر عوارض آن به شرح زیر میباشند:
- بد شکلی مفصل
- کبودی ناحیه جراحی شده به علت تجمع خون زیر سطح پوست
- بروز عفونت
- سر باز کردن زخم
- مرگ بافت
- تشکیل لخته خون درون عروق پا یا درون ریه
ممکن است شما بر اساس نوع بیماری خود با سایر خطرات مواجه شوید. قبل از قطع عضو با پزشک خود در خصوص نگرانیهایی که دارید صحبت کنید تا شما را راهنمایی کند.
بیشترین عوارض آمپوتاسیون در بیماران دیابتی است
اشخاص مبتلا به دیابت بیشتر به آسیبهای عصبی و مشکلات گردش خون در مقابل قرار میگیرند. در برخی موارد، این موضوع ممکن است منجر به نیاز به جراحی قطع عضو شود. با این حال، درمان مناسب و به موقع میتواند از بروز این عوارض جلوگیری کند. کاهش گردش خون به پاها باعث افزایش خطر زخمهای پا در افراد دیابتی میشود. افرادی که دچار نوروپاتی یا از دست دادن حس در پاها هستند ممکن است زخمهای پوشیده در پاها یا انگشتان خود را تشخیص ندهند و زمانی که وضعیت بدتر میشود، متوجه شدیدتر شدن مشکلات خواهند شد. زخمهای ایجاد شده در افراد دیابتی به خصوص در مواردی که باعث کاهش گردش خون شده، بهبود یافتنی نیستند و ممکن است منجر به عفونت و تخریب بافت، به خصوص در اندامهای پایینی، شوند. با این حال، با استفاده از پوشیدن کفش مناسب و مراقبت دقیق از پاها، میتوان از قطع عضو ناشی از دیابت جلوگیری کرد. افراد دیابتی باید به طور خاص به مراقبت از پاهای خود توجه کنند، زیرا همواره در معرض خطر زخم شدن و ناتوانی در ترمیم آنها هستند و در نتیجه ممکن است نیاز به جراحی قطع عضو داشته باشند. برخی از علائم و نشانههایی که فرد باید به دنبال آنها به پزشک مراجعه کنند به شرح زیر میباشند:
- تورم در پاها
- بروز تاول
- رشد ناخن به سمت داخل
- زگیل کف پا
- سندروم پای ورزشکاران
- ترمیم نشدن زخم بیش از یک هفته
- درد
- خونریزی
- قرمزی
- احساس گرما در یک قسمت از پا
- زخم عمیق و دیده شدن استخوان
- تغییر رنگ پوست
- استشمام بوی بد از زخم
- بزرگ شدن اندازه زخم
- ترمیم نشدن به موقع زخم
در صورتی که شما با علائم و نشانههای مذکور روبرو شوید، باید بلافاصله با پزشک خود در مورد فرآیند درمان و اقدامات لازم مشورت کنید. انتخاب روشهای درمانی به شدت علائم و نشانههای شما و علت آنها بستگی دارد. برای شناسایی مشکلات محتمل، شما باید به طور منظم خود را مورد بررسی قرار دهید تا بتوانید به سرعت مشکلات احتمالی را تشخیص دهید. پزشک شما پیش از اینکه مشکلات شما بدتر و شدیدتر شوند، به درمان آنها میپردازد.
چگونه برای قطع عضو و کاهش عوارض آن آماده شویم؟
قبل از انجام عمل جراحی برای قطع عضو، بهتر است با پزشک خود مشورت کنید تا راهنماییهای لازم برای کاهش عوارض پس از عمل دریافت کنید. انتخاب روشهای درمانی بستگی به شدت علائم و نشانههای بیمار و علل ظهور آنها دارد. افراد مربوطه باید به طور منظم پاهای خود را بررسی کنند تا بتوانند هرچه زودتر مشکلات احتمالی را تشخیص دهند. پزشک، قبل از اینکه مشکلات بیمار بدتر و شدیدتر شود، به درمان آنها خواهد پرداخت.
چگونه برای قطع عضو و عوارض حاصل از آن آماده شویم؟
قبل از قطع عضو با پزشک خود صحبت کنید تا شما را در خصوص کاهش عوارض حاصل از آن راهنمایی کند. در بخش زیر فهرستی از اقداماتی که پزشک از شما میخواهید انجام دهید را شرح خواهیم داد:
- پزشک فرایند جراحی را برای شما توضیح میدهد و از شما میخواهد سوالات خود را بپرسید.
- پزشک از شما میخواهد برگه رضایت نامه قبل از عمل را امضا کنید و با دقت مطالعه کنید و هر جا که قابل فهم نبود از پزشک خود سوال بپرسید.
- او در کنار بررسی سابقه پزشکی شما با انجام معاینات جسمانی میپردازد تا اطمینان حاصل کند که در وضعیت سلامتی خوبی قرار دارید و درخواست انجام آزمایش خون یا سایر آزمایشات را خواهد داد.
- پزشک از شما میخواهد که به مدت ۸ ساعت قبل از عمل یعنی از نیمه شب به بعد از خوردن آب و غذا خودداری کنید.
- اگر باردار هستید و تصور میکنید ممکن است باردار باشید حتماً به پزشک خود اطلاع دهید.
- اگر به هر نوع دارویی، چسب، لاتکس یا داروی بیهوشی موضعی یا عمومی حساسیت دارید حتما به پزشک خود اطلاع دهید.
- فهرست کامل از انواع داروها و مکملهای گیاهی مورد استفاده خود را در اختیار پزشک قرار دهید.
- در صورتی که سابقه اختلالات خونریزی دهنده را دارید یا از داروهای رقیق کننده خون مانند آسپرین یا سایر داروهایی که از لخته شدن خون جلوگیری میکنند استفاده میکنید حتماً به پزشک خود اطلاع دهید زیرا ممکن است قطع مصرف آنها ضروری باشد.
- پزشک شما را ارزیابی میکند تا اقدامات مربوط به استفاده از اندام مصنوعی را انجام دهد.
- ممکن است پزشک برای حفظ آرامش شما اقدام به تجویز داروی آرام بخش نماید.
- جراح بر اساس نوع بیماری شما نکات لازم دیگر را گوشزد خواهد کرد.
در هنگام آمپوتاسیون چه اتفاقی رخ میدهد؟
قبل از جراحی، با جراح خود در مورد جزئیات عملیات بحث کنید. برای انجام عمل جراحی قطع عضو، شما نیاز به بستری شدن در بیمارستان خواهید داشت. نحوه انجام عمل جراحی به وسعت آمپوتاسیون، وضعیت بالینی شما و تصمیمات پزشک مربوطه متفاوت خواهد بود. این عمل جراحی ممکن است در حالی انجام شود که شما تحت بیهوشی کلی قرار دارید یا از روش بیحسی نخاعی استفاده شده است. در صورت استفاده از روش دوم، شما در طول عمل بیدار خواهید بود، اما احساس درد نخواهید کرد. پزشک مرتبط با شما در این زمینه به صورت مستقیم صحبت خواهد کرد. به طور کلی قطع عضو مراحل زیر را دنبال خواهد کرد:
- باید قبل از عمل جراحی همه جواهرات و هر نوع شی که در روند جراحی اختلال ایجاد میکند را در بیاورید.
- از شما خواسته میشود لباس خود را تعویض کنید و لباس اتاق عمل را بپوشید.
- آنژیوکت درون دست یا بازی شما قرار داده میشود.
- روی میز مخصوص جراحی دراز میکشید.
- متخصص بیهوشی ضربان قلب، فشار خون، تنفس و سطح اکسیژن خون شما را بررسی خواهد کرد.
- به منظور تخلیه ادرار برای شما سوند گذاشته میشود.
- پوست قسمتی که قرار است عمل شود توسط محلول ضدعفونی کننده تمیز خواهد شد.
- پزشک به منظور آنکه بداند باید چه مقدار از بافت ناحیه مورد نظر برداشته شود به بررسی ضربان در مفصل نزدیک آن ناحیه خواهد پرداخت.
- دمای پوست، رنگ آن و احساس درد در عضو بیمار با عضو سالم مقایسه میشود.
- پس از برش ممکن است پزشک به این نتیجه برسد که شما به قطع بخش زیادی از اندام خود نیاز دارید. پزشک سعی میکند تا حد امکان بخش زیادی از اعضا را حفظ کند و قسمت زیادی از پوست سالم را نگه دارد تا روی آن ناحیه را بپوشاند.
- در صورتی که آمپوتاسیون به علت آسیب دیدگی انجام شود استخوان له شده خارج میشود تا امکان استفاده از دست یا پای مصنوعی وجود داشته باشد. در صورت نیاز به پزشک اقدام به نصب موقت لوله مخصوص تخلیه میکند تا مایعات و خون از آنجا خارج شوند.
- پس از تخلیه کامل بافت مرده جراح به بخیه زدن میپردازد یا ممکن است تصمیم بگیرد تا آنجا را باز بگذارد.
- در مورد اول که به آن آمپوتاسیون بسته گفته میشود زخم بخیه میشود این امر معمولاً زمانی انجام میشود که ریسک بروز عفونت کم باشد. در عمل دوم که آمپوتاسیون باز نام دارد پوست تا چند روز است از روی ناحیه قطع شده کنار زده میشود تا امکان خارج کردن بافت عفونی وجود داشته باشد. در مراحل بعدی بافت تمیز میشود و عفونت آن تخلیه خواهد شد و پوست بخیه میگردد.
- از یک بانداژ استریل استفاده میشود که نوع آن به نوع عمل جراحی انجام شده بستگی دارد.
- ممکن است جراح از یک جوراب مخصوص در ناحیه قطع عضو استفاده کند تا لوله تخلیه و بانداژ در جای خود قرار داشته باشند. ممکن است شما به تراکشن یا اسپلینت نیز نیاز داشته باشید.
پس از قطع عضو به منظور کاهش عوارض چه باید کرد؟
در بیمارستان
- پس از عمل شما به اتاق ریکاوری انتقال داده خواهد شد و دوران بهبود را در این واحد به اتمام میرسانید. دوران بهبود در این واحد به نوع عمل انجام شده و بیهوشی مورد استفاده بستگی دارد. جریان خون رسانی و حس در ناحیه عمل شده نیز بررسی میشود. به محض آن که فشار خون، ضربان قلب و تنفس شما عادی شد و به هوش آمدید به بخش منتقل خواهید شد. پزشک در صورت نیاز به شما داروی آنتی بیوتیک و مسکن خواهد داد. بانداژ شما عوض میشود و به دقت بررسی خواهد شد.
- پس از عمل به سرعت فرآیند فیزیوتراپی انجام میشود. برنامه توان بخشی بر اساس نیازهای خاص شما طراحی میشود و میتواند شامل حرکات کششی سبک، برخی تمرینات ورزشی خاص و کمک به خارج شدن از تخت یا رفتن به تخت و استفاده از ویلچر باشد. اگر قطع عضو مربوط به پا باشد پزشک به شما یاد میدهد چگونه وزن خود را به عضو باقیمانده تحمیل کنید.
- برخی از متخصصان میتوانند به شما برای طراحی دست و پای مصنوعی کمک کنند. پس از عمل آنها شما را ویزیت خواهند کرد و نحوه استفاده از پروتز مصنوعی را به شما یاد میدهند که حدود ۱۰ تا ۱۴ روز پس از عمل بر اساس درد و فرآیند ترمیم زخم شما میتوانید از دست و پای مصنوعی خود استفاده کنید.
- پس از قطع عضو شما چند روز در بیمارستان بستری میشود و پزشک اطلاعات لازم را در خصوص نحوه تعویض بانداژ در اختیار شما قرار میدهد و در صورتی که فرایند ترمیم به خوبی انجام شود مشخص خواهد شد و میتوانید به کمک اعضای خانواده از خودتان مراقبت کنید. پس از عمل شما با مشکلاتی از قبیل قم ناشی از قطع عضو و یک اختلال فیزیکی که درد فانتوم نام دارد مواجه خواهید شد یعنی درد در عضو قطع شده خود را احساس میکنید که در این حالت پزشک به تجویز دارو یا سایر روشهای درمانی غیر جراحی خواهد پرداخت.
در منزل
بعد از بازگشت به خانه، باید دستوراتی که پزشک شما داده است را رعایت کنید. او به شما اطلاعات دقیقی درباره نحوه مراقبت از محل جراحی، تغییر بانداژ، حمام گرفتن، سطح فعالیت بدنی و فیزیوتراپی ارائه خواهد داد. داروهای ضد دردی که پزشک تجویز کرده است را مصرف کنید. استفاده از آسپیرین و سایر داروهای ضد درد میتواند خطر خونریزی را افزایش دهد. فقط داروهایی را که پزشک تجویز کرده است مصرف کنید. در صورت بروز هرگونه مشکل دیگر، با پزشک خود مشورت کنید.
- تب یا لرز
- قرمزی
- تورم
- خونریزی یا ترشح مایع از محل برش
- افزایش درد در اطراف محل عضو قطع شده
- بی حسی یا سوزن سوزن شدن در دست یا پای باقی مانده
شما میتوانید مثل قبل رژیم غذایی معمولی داشته باشید مگر آن که پزشک دستور دیگری داده باشد.
مراقبت کردن از عضو قطع شده
در چند سال اخیر، پیشرفتهای زیادی در زمینه جراحی، توانبخشی و طراحی دست و پای مصنوعی به وجود آمده است. با ترمیم مناسب زخم و تناسب عضو مصنوعی با عضو باقیمانده، ریسک بروز عوارض جانبی در آینده به حداقل میرسد. قطع عضو به معنای نیاز به اصلاح بخش زیادی از زندگی است که فیزیوتراپی و طب فیزیکی میتوانند در این زمینه به شما کمک کنند. اگر قطع عضو به علت بیماری شریان محیطی انجام شده باشد، باید از چند مرحله پیروی کنید تا سایر اعضای بدن نیز درگیر نشوند. پزشک از شما میخواهد که به اصلاح سبک زندگی خود بپردازید تا از بروز این اختلال جلوگیری شود.
برخی از نکات مهمی که باید از آنها پیروی کنید به شرح زیر میباشند:
- رژیم غذایی سالم و عدم دریافت بیش از حد کالری و اجتناب از مصرف غذاهای حاوی چربیهای اشباع و کلسترول
- اجتناب از استعمال دخانیات
- تلاش برای حفظ تناسب اندام
- ورزش کردن به طور منظم
- بررسی پاها به لحاظ وجود زخم، کبودی، خراش یا تاول
- ورزش کردن با انگشتان پا به منظور افزایش گردش خون
- درخواست از اعضای خانواده برای بررسی نقاطی از پا که مشاهده آنها دشوار است.
- پوشیدن جوراب خشک
- شستن پاها در طول روز
- اطمینان از احساس کردن گرما و سرما و سایر موارد
- اجتناب از برداشتن پینه پا در منزل
- اجتناب از پابرهنه راه رفتن
- پوشیدن کفش مناسب