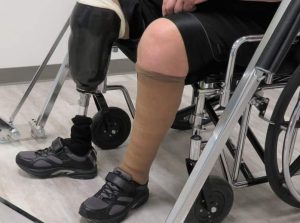
قطع عضو یا آمپوتاسیون به معنای برداشتن تمام یا بخشی از اندام به روش جراحی مانند دست، پا، مچ پا، مچ دست، انگشت پا یا انگشت دست است. بسیاری از افراد در سراسر جهان با قطع عضو زندگی میکنند. آمپوتاسیون پا – چه در بالای زانو و چه در پایین زانو – یکی از رایجترین عملهای جراحی قطع عضو است. دلایل مختلفی وجود دارد که ممکن است نیاز به آمپوتاسیون باشد. یکی از شایعترین دلایل، گردش خون ضعیف به دلیل آسیب یا باریک شدن شریانها است که به آن بیماری شریانی محیطی گفته میشود. در صورتی که جریان خون کافی به اندام نرسد، سلولهای بدن نمیتوانند اکسیژن و مواد مغذی مورد نیاز خود را از جریان خون دریافت کنند. به عبارت دیگر، بافت آسیب دیده شروع به مردن میکند و ممکن است عفونت ایجاد شود.
[sv slug=”alert”]
جهت کسب اطلاعات بیشتر دربارهی عمل قطع اندام، مراقبتهای پس از جراحی و یا رزرو نوبت در کلینیک ظفر با شماره تلفن 02188951703 تماس حاصل فرمایید.
[sv slug=”alert1″]
پروسه جراحی قطع عضو
عمل قطع عضو و آمپوتاسیون، بسته به نوع جراحی و مشکلات آن، معمولاً 5 تا 14 روز یا بیشتر به بستری شدن در بیمارستان نیاز دارد. خود این عمل نیز بسته به دست یا پای قطع شده و سلامت عمومی بیمار ممکن است متفاوت باشد.
قطع عضو ممکن است تحت بیهوشی عمومی انجام شود (یعنی اینکه بیمار کاملاً بیهوش است) یا با بیحسی نخاعی که بدن را از کمر به پایین بیحس میشود.
در هنگام انجام عمل قطع عضو، جراح تمام بافتهای آسیب دیده را خارج میکند در حالی که ممکن است بافت سالم باقی بماند.
پزشک ممکن است از چندین روش برای تعیین محل برش و میزان برداشتن بافت استفاده کند. این روشها شامل موارد زیر میباشند:
- بررسی نبضی که نزدیک به جاهایی است که جراح قصد دارد برش دهد
- مقایسه دمای پوست اندام آسیب دیده با اندام سالم
- جستجوی مناطقی از پوست قرمز شده و ملتهب
- بررسی اینکه آیا پوست در نزدیکی محلی که جراح قصد دارد قطع کند، هنوز هم به لمس حساس است (احساس دارد یا خیر)
در طول خود فرایند عمل، جراح اعمال زیر را انجام خواهد داد:
- بافت آسیب دیده و هر استخوان خرد شدهای را جدا میکند
- نواحی ناهموار استخوان را صاف میکند
- رگهای خونی و اعصاب باقی مانده را میبندد
- بریدن و شکل دادن ماهیچهها بهطوریکه پس از عمل جراحی، امکان این فراهم شود تا یک اندام مصنوعی (پروتز) به انتهای اندام فرد، متصل شود.
علل جراحی قطع عضو
قطع عضو میتواند علل متفاوتی داشته باشد که عمدهترین و اصلیترین دلایل آن در این قسمت آورده شده است:
بیماری عروق محیطی

بیماری عروقی محیطی نیز به عنوان بیماری شریانی محیطی یا بیماری انسداد اندام تحتانی شناخته میشود. این بیماری بر سیستم عروقی محیطی، عمدتاً بر شریانها تأثیر میگذارد و نشانهای از آترواسکلروز یا تصلب شراین سیستمیک و وضعیت آتروترومبوتیکی است که ممکن است شامل بیماری استنوتیک، انسدادی و آنوریسمی باشد.
سیستم عروقی محیطی شامل رگها و شریانهایی فراتر از یا دیستال (دوربردی از) قفسه سینه و ناحیهی میانی بدن است که دستها، مچ دست به پایین، پاها و مچ پا به پایین را تأمین میکنند. تصلب شراین که فرآیند بیماری شریانی محیطی (PAD) است، بر روی چندین بستر شریانی در بدن از جمله گردش خون کرونری و محیطی تأثیر میگذارد؛ بنابراین بیماری عروق محیطی نوعی بیماری قلبی عروقی محسوب میشود. شروع آن تدریجی اما پیشرونده است. این بیماری اغلب بدون علامت است اما اثرات جدی را ایجاد میکند. بیماری تصلب شراین معمولاً با افزایش سن در بزرگسالان و سالمندان مشاهده میشود. در بیماری شریان محیطی، رسوبات چربی در دیوارههای سیستم شریانی ایجاد میشوند. این رسوبات چربی که به نام آتروماس نیز شناخته میشوند باعث کاهش لومن (فضای حفرهای) شریانها میشوند. کاهش لومن باعث تنگی میشود و جریان خون و تأمین خون را به منطقه بخصوص و آسیب دیده محدود میکند.
افزایش سن باعث ایجاد تغییرات عروقی مربوطه به نام تصلب شراین (آترواسکلروز) میشود. ممکن است در جایی که تخریب کلی بافت الاستیک و عضلات تشکیل دهندهی سیستم شریانی وجود داشته باشد، به آن، سخت شدن شریانها نیز گفته شود. بافت فیبری جایگزین این بافت شده و رگهای ارتجاعی با کشش کلاژن و رسوب کلسیم در دیوارههای شریانها سختتر شده و باعث سخت شدن و پیچ و خم دار شدن این بافتها میشوند.
لنگش متناوب
بیمارانی که از بیماری شریانی محیطی رنج میبرند، دچار دردی میشوند که تحت عنوان لنگش متناوب (Intermittent Claudication) نامیده میشود. این نوع درد به عنوان درد عضلانی ایسکمیک تکرار پذیر تعریف شده است و معمولاً پس از فعالیتهای بدنی مانند پیادهروی ظاهر میشود. در افراد مبتلا به بیماری شریانی محیطی (PAD)، جریان خون در اندام تحتانی به دلیل فرآیندهایی که منجر به ایجاد تصلب میشود، کاهش مییابد. وقتی فرد فعالیت بدنی میکند و نیاز به خون بیشتر میشود، خونرسانی به عضلات اندام تحتانی کافی نیست و این باعث گرفتگی و درد میشود. این درد با افزایش نیازهای بدنی، بدتر میشود و معمولاً پس از استراحت کوتاه بهبود یا تسکین مییابد، به عنوان مثال هنگام قدم زدن و بالا رفتن. در مواردی که گردش خون در شریانهای اندام تحتانی مختل شود، ممکن است درد و آسیب بافتی ایجاد شود که در برخی موارد منجر به قطع عضو میشود.
استعمال دخانیات و سیگار کشیدن

زنده ماندن بافت نه تنها تحت تأثیر عوامل داخلی مانند PAD یا دیابت مختل میشود، بلکه از طریق محرکهای خارجی مانند استعمال دخانیات نیز آسیب میبیند. استعمال دخانیات به دلیل تأثیر آن بر گردش خون و بر توانایی بهبودی بدن، یکی دیگر از عوامل خطرناک در قطع عضو اندام تحتانی محسوب میشود. به دلیل فرآیندهای موضعی و سیستمیکی که نیکوتین دارد، این ماده تأثیر مضری در ترمیم زخم دارد. نیکوتین به عنوان یک مادهی تنگ کنندهی عروق باعث کاهش جریان خون به پوست میشود و بنابراین باعث ایسکمی بافتی همراه با اختلالی در روند بهبود میگردد. نیکوتین همچنین باعث افزایش سطح چسبندگی پلاکتها شده که در نتیجه خطر انسداد ریز عروق ترومبوتیک را افزایش داده که در نتیجه منجر به ایسکمی بافتی بیشتر میشود. بیماری بورگر (Buerger) شریانهای محیطی را مسدود میکند و شیوع این بیماری در افراد سیگاری، عمدتاً مردان و افراد کمتر از 50 سال، بیشتر است. این بیماری علت درصد کمی از قطع عضو در اندام فوقانی و تحتانی است.
دیابت و زخمهای دیابتی

بيماري ديابت به علت دیابت، سرطان، تومور، عفونت و آسیب پا يكي ديگر از مواردي است كه تأثیری در آسیبی دارد كه منجر به قطع عضو اندام میشود. 28٪ از افراد مبتلا به زخم پا در طی یک سال دچار زخم پای دیگری میشوند. در صورت وجود بیماری عروق محیطی و دیابت، خطر قطع عضو بیشتر است. 74٪ از افرادی که ناچار به قطع عضو عروقی (dysvascular amputations) میشوند، شامل بیماران مبتلا به دیابت و بیماری عروقی به عنوان عارضه همراه با بیماری می شوند و 55٪ از این بیماران 2-3 سال پس از قطع عضو اولیهشان، ناچار به قطع عضو در اندام دیگر مقابل خود دارند.
مرض قند (دیابت نوع 2) نیز تقریباً در نیمی از کلیه موارد وجود دارد و افراد مبتلا به مرض قند 10 برابر بیشتر در خطر قطع عضو قرار دارند. این بیماری با هایپرگلیسمی جبرانی مزمن مشخص میشود که ناشی از مقاومت رو به افزایش نسبت به انسولین میباشد به ویژه در بافت عضله به همراه ترشح ناکافی پانکراسی انسولین برای کمک به جذب گلوکز در بافتها. مرض قند معمولاً شروع نامحسوس و نا آشکار دارد و به عنوان هایپرگلیسمی مداوم (پرکاری قند خون مداوم) ارائه میشود. این نوع بیماری قند خون در انجمن دیابت آمریکا، به میزان سطح گلوکز ناشتای 126mg / dL تعریف شده است.
جراحت

قطع عضو دست یا پا ممکن است به علت تروما و جراحت رخ دهد. قطع عضو ممکن است در خود محل حادثه باشد یعنی کنده شدن مستقیم اندام یا ممکن است به دلیل شکستگی شدید و باز یا صدمات شدید عصبی عروقی باشد. نمونههایی از صدمات آسیبزا شامل شکستگیهای ترکیبی، پارگی رگهای خونی، سوختگیهای شدید، صدمات ناشی از انفجار، زخم چاقو یا اسلحه، زخمهای فشردهسازی و آسیبهای ناشی از سرما میباشند. در موارد آسیبدیدگی عضو، قطع عضو آن اندام به عنوان روشی برای نجات جان بیمار در نظر گرفته میشود و یا اندام آنقدر آسیب دیده است که بازسازی آن، عملکرد کمتری از قطع عضو خواهد داشت. در مورد جراحت، قطع عضو نیز میتواند ماهها یا سالها پس از ترومای و جراحت اصلی و اولیه اتفاق بیفتد وقتی که روشهای ترمیمی یا روند بهبودی با شکست مواجه شوند. برای بیمار مبتلا به دیابت، “ترومای جزئی” میتواند به قطع عضو منجر شود.
یک رابطه مثبت و مستقیمی بین تراکم جمعیت و تعداد قطع عضوهای عمده وجود دارد، این امر ممکن است به دلیل کمبود صنعت و نحوه حمل و نقل باشد. بلایای طبیعی مانند زمین لرزه میتواند عامل قطع عضو ناشی از آسیب باشد.
- وارد آمدن ضربات، شایعترین جراحتی است که منجر به قطع عضو میشود، درحالیکه صدمات نفوذکننده میتواند منجر به قطع عضو و صدمات کلی شدیدی شود.
- بیشتر قطع عضو چند اندام در اثر تصادفات وسایل نقلیه موتوری و دوم در لیست حوادث ریلی هستند.
عفونت
قطع عضو میتواند به دلیل عفونتهای سیستمیک مانند عفونتهای باکتریایی نیز رخ دهد. میزان بروز این موارد ممکن است در کشورهای در حال توسعه بالاتر باشد و علتهای آن می توانند شامل کمبود آنتی بیوتیک ها، امکانات کافی پزشکی و بهداشتی باشد. در گذشته، افراد سالم، وقتی به چنین عفونتهایی مبتلا میشدند، نهتنها بهعنوان یک گزینهی درمانی، بلکه به عنوان یک اقدام برای نجات جانشان، در خطر قطع عضو قرار میگرفتند. این عفونتها شامل مننژیت مننژوکوک، مننژوکوک سپتیمسمی، عفونتهای استافیلوکوک و MRSA و ﻓﺎﺷﺋﯾت ﻧﮑروزان (ﺑﯾﻣﺎرى گوشتخوار) هستند. برخی قطع عضو اندام تحتانی به دلیل عفونتهای ناشی از تعویض مفصل یا سایر اعمال جراحی ارتوپدی یا عروقی میباشند.
تومورها
“تومورهای تشکیل شده در استخوان و غضروف (استئو سارکوم و کندروسارکوم) نئوپلاسمهای بدخیم نادر هستند. این تومورها از نظر بالینی تهاجمی هستند و اغلب به درمان جدی موضعی و / یا سیستمیک نیاز دارند. در حالیکه در حال حاضر درمان دیگری به غیر از عمل جراحی برای کندروسارکوم وجود ندارد، میزان پاسخ دهی استئورسارکوم به شیمی درمانی کمکی، تقریباً 50 تا 80 درصد است: عمل جراحی برداشتن این تومورها به در اکثر موارد با نجات اندام انجام میشود، اما قطع عضو ممکن است در بعضی موارد لازم باشد. علاوه بر این، تومورها ریسک عود در محل را دارند که تاثیر معکوسی بر نتیجهی عمل در مقایسه با تومور اولیه خواهند داشت تومور اولیه “. قطع عضوهای متعدد به علت سرطان بسیار نادر است و امروزه به دلیل پیشرفتهایی در تشخیص زود هنگام، میزان قطع عضو به دلیل سرطان کاهش یافته است.
قطع عضو در کودکان

از دست دادن عضو / قطع عضو در كودكان میتواند در نتیجه نقایص مادرزادی اندامها / نقایص هنگام تولد، عفونت، سرطان یا تروما باشد. دو مقوله اصلی برای از بین رفتن اندام در کودکان وجود دارد، یعنی قطع عضو و یا نقص مادرزادی اندام.
قطع عضو
قطع عضو در کودکان ممکن است ناشی از عوامل مختلفی نظیر عفونت شدید، سرطان، تروما یا ناهنجاری عروق خونی یا عصبی باشد. هنگامی که یک ناهنجاری مادرزادی منجر به قطع یک عضو در زمان بعد در زندگی شود، قطع عضو اکتسابی محسوب میشود. درمان قطع عضو اکتسابی در کودکان شامل روشهای جراحی، توانبخشی و وصل کردن عضو مصنوعی است، مشابه بزرگسالان، با این تفاوت که کودکان هنوز در حال رشد هستند. تروما و جراحت سه برابر بیشتر از سایر دلایل بیولوژیکی منجر به قطع عضو در کودکان میشود. احتمالاً عواملی نظیر دست زدن به ابزارهای برقی، تصادفات با وسایل نقلیه، استفاده از ماشینهای چمن زنی، آتشبازیها، دست زدن به تجهیزات مزرعه یا جراحتهایی با اسلحه، عواملی هستند که در کودکان ممکن است منجر به قطع عضو شوند.
تومورها
انجمن سرطان 15،380 مورد جدید از سرطان در کودکان و نوجوانان (زیر 20 سال) را پیشبینی کرده است. پیشبینی میشود از این تعداد، 3٪ تومورهای سرطانی استخوان مانند سارکوم Ewing و استئورسارکوم – Osteosarcoma هستند که شایعتر از همه میباشند. انتظار بهبودی از این بیماری در کودکان در سالهای اخیر با پیشرفتهایی در روشهای درمانی ارتقا یافته است.
از آنجا که بازدهی و تأثیر گزینههای درمانی همچنان در حال پیشرفت است، پیش آگهیهای مربوط به کودکان مبتلا به این تومورهای بدخیم تشخیص داده شده نیز بهبود یافته است. افزایش میزان بقا منجر به افزایش تعداد بازماندگان از این بیماری در دوران کودکی میشود که اکنون باید یاد بگیرند که عواقب جسمی و عاطفی بعد از بین رفتن اندام حرکتی خود هدایت و کنترل کنند.
نقص مادرزادی در اندام
شیوع نقص مادرزادی اندام به میزان 50 در 100000 کودک متولد شده است. کودک ممکن است با فقدان کامل یا جزئی یک اندام به دنیا بیاید. به منظور تسهیل در روابط علمی، سازمان بینالمللی استاندارد (ISO) یک سیستم طبقهبندی دقیقی را تهیه کرده است. طبقه بندي مذكور به علت عدم شكل گيري در يك پايه آناتوميك ساخته شده است. نقایص مادرزادی اندام بصورت عرضی یا طولی توصیف میشود. نقایص عرضی شبیه اندام باقیمانده قطع عضو است، جایی که اندام معمولاً به سطح خاصی رسیده است که بعد از آن دیگر هیچ عنصر اسکلتی وجود ندارد. نقایص طولی شامل کم بودن یا عدم وجود یک عنصر در محور طولی اندام است. اندام باقی مانده کودک برای استفاده از پروتز ارزیابی میشود و گاهی اوقات برای آماده سازی اندام برای تحمل وزن و راه رفتن، عمل جراحی در نظر گرفته میشود. قطع و از دست دادن چند اندام ممکن است اما بسیار نادر است.
- گفته میشود که یکی از دلایل نقص مادرزادی اندام، ناشی از واکنش دارویی غیرمنتظره است مانند واکنشی که بر اثر مصرف داروی تالیدومید به وجود آمد. اگر کودک قبلی با نقص اندام و همراه با سایر ناهنجاریها به دنیا بیاید یا سابقه خانوادگی کمبودهای اندام وجود دارد، خطر تولد نوزاد دوم با نقص مادرزادی اندام به اندازهی 50٪ است.
- هنگام معالجه كودك مبتلا به نقص مادرزادي اندام تحتانی (CLLD) مانند نقص مادرزادی استخوان درشت نی (CFD)، هدف دراز مدت این است كه كودك به فردی بزرگسال تبدیل شود كه دارای یك شیوه زندگی فعال، عملکرد مطلوب و یا تقریباً بدون هیچ مشکلی و درد اسکلتی عضلانی باشد. پزشک معالج میتواند با روش جراحی، پا را حفظ کرده و عضو را نجات داده یا طول اندام را بیشتر کرده یا عمل قطع عضو را انجام دهد.
- هدف از جراحی، بهبود تراز با طول اندام معادل است (با استفاده از یک پروتز با یا بدون قطع عضو) به منظور تحمل کردن وزن کامل و نحوهی راه رفتن نرمال.
- قطع عضو میتواند منجر به نتایج اولیه موفقیت آمیز شود، اما تصمیم به قطع عضو همیشه آسان نیست، زیرا این امر به ترجیح جراح بستگی دارد و اینکه آیا والدین همه خطرات و مزایای جراحی را درک کردهاند یا خیر.
توانبخشی پس از قطع عضو

از دست دادن اندام، ناتوانی دائمی ایجاد میکند که میتواند بر روی داشتن تصویری از خود، مراقبت از خود و تحرک (حرکت) بیمار تأثیر بگذارد. توانبخشی بیمار با یک قطع عضو پس از عمل در مرحله درمانی حاد آغاز میشود. با بهبود وضعیت بیمار، اغلب برنامه توانبخشی گستردهتر شروع میشود.
میزان موفقیت فرد در توانبخشی به متغیرهای زیادی بستگی دارد، از جمله موارد زیر:
- سطح و نوع قطع عضو
- نوع و درجه هرگونه اختلال و ناتوانی ناشی از آن
- سلامت عمومی بیمار
- حمایت و کمک خانواده
توجه به حداکثر رساندن تواناییهای بیمار در خانه و جامعه بسیار حائز اهمیت است. تشویق و ترغیب مثبت با بهبود عزت نفس و ارتقاء استقلال، به بهبودی فرد کمک میکند. برنامه توانبخشی برای رفع نیازهای فرد بیمار طراحی میشود. حضور فعال بیمار و خانوادهی او برای موفقیت برنامه، امری بسیار حیاتی است.
هدف از توانبخشی پس از قطع عضو، کمک به بیمار است که ضمن بهبود کیفیت کلی زندگی – از نظر جسمی، عاطفی و اجتماعی – به بالاترین سطح عملکرد و استقلال ممکن برگردد.
برای کمک به دستیابی به این اهداف، برنامههای توانبخشی بعد از قطع عضو شامل موارد زیر میباشد:
- استفاده از پروتزهای مصنوعی بعد از قطع پا
- درمانهایی برای کمک به بهبود زخم و مراقبت از جای قطع شدن عضو
- فعالیتهایی برای کمک به بهبود مهارتهای حرکتی، بازیابی فعالیتهای زندگی روزمره (ADL) و کمک به بیمار برای رسیدن به حداکثر استقلال
- ورزشهایی که باعث تقویت قدرت، استقامت و کنترل عضلات میشوند
- اتصالات و استفاده از اندامهای مصنوعی (پروتز)
- مدیریت درد برای درد بعد از عمل و درد فانتوم (احساس درد که در زیر سطح قطع عضو اتفاق می افتد)
- پشتیبانی عاطفی برای کمک به بیمار در دورهی ناراحتی و اندوه و خو گرفتن با تصویر جدید بدن
- استفاده از وسایل کمکی
- مشاوره تغذیهای برای تقویت بهبودی و سلامتی
- مشاوره حرفهای
- سازگاری با محیط خانه برای سهولت کار، ایمنی ، دسترسی و تحرک
- آموزش بیمار و خانواده